Wartykule przedmiotem analizy są możliwości prognostyczne leczenia – czy też wyleczenia – dny moczanowej. Choroba ta jest znana od początku ludzkości. Praktycznie nie występuje ona u innych gatunków ze względu na ich zdolność produkowania enzymu oksydazy moczanowej, który rozkłada kwas moczowy [1]. Ludzie i inne gatunki człowiekowate nie posiadają tej zdolności, dlatego też często zapadają na dnę moczanową [1, 2]. Uważa się jednak, że na dnę cierpiał jeden z dinozaurów, okaz gatunku Tyrannosaurus rex, znany jako dinozaur Sue [3].
W przeszłości nazywano dnę „chorobą bogaczy”. Pierwsza wzmianka o tej chorobie pochodzi z Egiptu z 2600 r. p.n.e. i zawiera opis artretyzmu palucha stopy [4, 5].
Hipokrates w swoich Aforyzmach z ok. 400 r. p.n.e. zauważył, że nie dotyka ona eunuchów i kobiet w okresie przedmenopauzalnym. Aulus Cornelius Celsus (30 r. n.e.) opisał związek dny z alkoholem i problemami z nerkami oraz późniejszy początek choroby u kobiet: „Gęsty mocz, którego osady mają barwę białą, oznacza, że w stawach lub we wnętrznościach pojawi się ból i choroba”. Bóle stawów dłoni i stóp są bardzo częste i uporczywe, tak jak dzieje się to w przypadkach podagry i chiragry (synonim dny moczanowej) [6]. Holenderski naukowiec Antoni van Leeuwenhoek w 1679 r. opisał po raz pierwszy wygląd kryształów kwasu moczowego pod mikroskopem [5]. W 1848 r. angielski lekarz Alfred Baring Garrod jako pierwszy zdał sobie sprawę z tego, że nadmiar kwasu moczowego we krwi jest przyczyną dny moczanowej [8].
W 1683 r. angielski lekarz Thomas Sydenham opisał nasilenie dny we wczesnych godzinach porannych i stwierdził występowanie choroby przeważnie u starszych mężczyzn. „Pacjenci cierpiący na dnę to generalnie starsi mężczyźni, albo mężczyźni, którzy prowadzili w młodości wyniszczający tryb życia i przedwcześnie zestarzeli się przez swe rozwiązłe zwyczaje, z których żaden nie jest powszechniejszy niż przedwczesne i nadmierne oddawanie się uciechom cielesnym albo inne podobnie wyczerpujące pasje. […] Ofiara choroby kładzie się spać i śpi w dobrym zdrowiu. Około drugiej nad ranem budzi ją ostry ból w dużym palcu; rzadziej w pięcie, kostce lub na podbiciu. Ból przypomina zwichnięcie, a mimo to chore miejsca sprawiają takie wrażenie, jakby polewano je zimną wodą. Po tym następują dreszcze i nieduża gorączka. Noc mija w męczarniach, bezsenności, obracaniu bolącej części ciała i nieustannych zmianach pozycji; chory miota się bez ustanku, tak samo jak bez ustanku trwa ból w męczonym stawie, wzmacniając się wraz z nadejściem ataku” [8].
Najogólniej rzecz biorąc, jest ona ciężką chorobą, mającą charakter nawrotowy, i polega na ostrym bądź przewlekłym zapaleniu stawów obwodowych. Stan zapalny jest wywołany przez wytrącone kryształy kwasu moczowego, które powstają na skutek zbyt wysokiego stężenia tego kwasu, znajdującego się w płynach ustrojowych [9].
Na potrzeby opisu dny moczanowej stosuje się zróżnicowaną terminologię, zależnie od umiejscowienia ataku dnawego: artretyzm – zmiany wielostawowe, skaza moczanowa – wysokie wartości kwasu moczowego we krwi, podagra – gdy choroba obejmuje duże palce u stóp, chiragra – gdy dotyczy palców rąk [9]. O powszechności terminów świadczy częstość wyników internetowych: chiragra – 1 700 000 wyników, podagra – 1 200 000 wyników, dna moczanowa – 342 000 wyników, atretyzm – 276 000 wyników, skaza moczanowa – 24 300 wyników, oraz guzki dnawe – 3390 wyników (Safari Google dn. 19.01.2021).
Według piśmiennictwa przyczyną wystąpienia tej choroby jest zbyt wysokie stężenie kwasu moczowego we krwi, czyli hiperurykemia. Dzieje się to wówczas, gdy organizm wytwarza zbyt dużo kwasu moczowego lub nie radzi sobie z jego wydalaniem przez nerki [9].
Z danych udostępnionych przez Instytut Ochrony Zdrowia wynika, że w Polsce na dnę moczanową może chorować 1% populacji, przy czym mężczyźni chorują do 6 razy częściej niż kobiety. Wskazać można wiele czynników, które mają wpływ na rozwój tej choroby:
REKLAMA
- czynniki genetyczne, odpowiadające za zaburzenia metabolizmu kwasu moczowego,
- źle zbilansowana dieta, bogata w produkty zawierające wysokie stężenie puryn,
- wiek – dna moczanowa to przede wszystkim problem ludzi starszych,
- choroby cywilizacyjne – cukrzyca, nadciśnienie tętnicze, nadwaga i otyłość,
- nadmierne spożywanie alkoholu, zwłaszcza piwa i mocnych trunków,
- stosowanie leków, które zwiększają stężenie kwasu moczowego (np. kwas acetylosalicylowy, leki moczopędne),
- odwodnienie organizmu,
- uraz bądź przebyta operacja,
- zakażenie [9].
W ostatnich dekadach nastąpił wzrost przypadków zapadania na dnę, która obecnie dotyka ok. 1–2% populacji zachodu Europy na jakimś etapie życia [2].
Za przyczynę podwyższonego poziomu kwasu moczowego (hiperurykemii) we krwi uważa się większą liczbę czynników ryzyka w populacji, takich jak zespół metaboliczny oraz zmiany w sposobie odżywiania się [9]. Zwiększone stężenie kwasu moczowego we krwi (hiperurykemia) pojawia się z różnych powodów, takich jak dieta, predyspozycje genetyczne lub zmniejszone wydalanie moczanu, soli kwasu moczowego. Tym głównym jest zmniejszone wydalanie moczanu przez nerki. Dna rozwija się u ok. 10% ludzi cierpiących na hiperurykemię [9].
Ryzyko zależy jednak od stopnia zaawansowania hiperurykemii. Przy poziomie 415–530 μmol/l (7 i 8,9 mg/dl) wynosi ono 0,5% rocznie, natomiast przy poziomie powyżej 535 μmol/l (9 mg/dL) wzrasta do 4,5% rocznie [9].
Epidemiologia
Dna dotyka ok. 1–2% zachodniej populacji na pewnym etapie życia i staje się coraz bardziej powszechna [10, 11].
Od 1990 do 2010 r. liczba zachorowań praktycznie się podwoiła [12]. Istnieje przekonanie, że wzrost liczby przypadków spowodowany jest wydłużeniem średniej długości życia, zmianą diety i częstszym występowaniem schorzeń kojarzonych z dną, takich jak zespół metaboliczny i nadciśnienie tętnicze [13]. Stwierdzono, że wpływa na to szereg czynników, w tym wiek, pochodzenie etniczne i pora roku.
Odsetek dotkniętych chorobą mężczyzn powyżej 30. roku życia i kobiet powyżej 50. roku życia wynosi 2% [14].
W Stanach Zjednoczonych prawdopodobieństwo wystąpienia dny u Afroamerykanów płci męskiej jest 2 razy większe niż u Amerykanów pochodzenia europejskiego [15].
Odnotowano również wiele przypadków choroby wśród mieszkańców wysp Australii i Oceanii i Maorysów z Nowej Zelandii, rzadko natomiast u Aborygenów australijskich, pomimo wysokiego średniego stężenia kwasu moczowego w surowicy krwi w tej grupie [16]. Dna stała się też powszechna w Chinach, na Polinezji i na obszarach miejskich Afryki Subsaharyjskiej [11]. Niektóre badania wykazały, że ataki częściej mają miejsce wiosną. Przypisuje się to sezonowej zmianie diety, spożyciu alkoholu, aktywności fizycznej i temperaturze [17].
Etiopatogeneza
Dlaczego nerki przestają sobie radzić z wydalaniem kwasu moczowego? Z wiekiem dochodzi do ogólnego spadku liczby komórek funkcjonalnych we wszystkich organach. Od 40. roku życia liczba działających w nerkach nefronów spada o 1–2% rocznie, do 60.–70. roku życia o 30%, co sprzyja wzrostowi ciśnienia tętniczego i zahamowaniu procesu wydalania kwasu moczowego. Próbując zachować parametry krwi, organizm zwiększa ciśnienie skurczowe. W praktyce wielu pacjentów próbuje jednak sztucznie normalizować ciśnienie tętnicze na poziomie 120/80 mmHg, chociaż, jeśli chodzi o wiek, optymalna wartość jest o wiele wyższa i określana indywidualnie, na podstawie kryterium największej sprawności.
Nadmierne sztuczne obniżanie ciśnienia tętniczego negatywnie wpływa na funkcjonowanie nerek i zwiększa ryzyko rozwoju podagry [7].
Dna moczanowa może mieć różne podłoże. Zalicza się do nich m.in. urazy w obrębie stawów, alkoholizm, zabiegi operacyjne, wzmożony wysiłek fizyczny, jak również zażywanie leków moczopędnych, przedawkowanie witaminy B1, B12, penicyliny czy sulfatiazolu [9]. Atak dny moczanowej jest podzielony na wiele etapów. Choroba początkowo objawia się gorączką, osłabieniem, jak również zaczerwienieniem i obrzękiem tylko jednego stawu – wówczas odczuwalna jest silna bolesność wokół stawu. Może atakować stawy: łokciowy, kolanowy, jak również barkowy, dłoni, kręgosłupa czy staw śródstopno-paliczkowy u podstawy dużego palca stopy. Atak dny mija po kilku dniach. Kolejny rzut rozpoczyna się po 1–2 latach i jest bardziej nasilony oraz trwa dłużej. Po 5–10 latach choroba atakuje już wiele stawów jednocześnie, a jej przebieg jest bardzo nasilony i długotrwały [9].
W przebiegu dny moczanowej wyróżnia się następujące okresy:
- okres bezobjawowej hiperurykemii,
- ostre napady zapalenia stawów,
- okresy międzynapadowe,
- dnę przewlekłą (zaawansowaną) [9].
Po kilkunastu latach dna moczanowa z reguły przechodzi w fazę przewlekłą, w której objawy choroby, zazwyczaj o dużo mniejszym nasileniu, występują stale. Odkładające się w stawach złogi kryształów moczanu sodu powodują niszczenie chrząstki i nasad kostnych, tworzą się nadżerki, także otaczających ścięgien i więzadeł, co prowadzi do zniekształceń stawów i niesprawności. Według badań przyczyn powstawania dny moczanowej jest wiele. Nieodpowiednia dieta odpowiada za ok. 12% przypadków tego schorzenia [10], wykazując silny związek z ilością spożywanego alkoholu, napojów słodzonych fruktozą, mięsa i owoców morza [18]. Czynnikami zmniejszającymi przypuszczalnie ryzyko wystąpienia dny jest spożywanie kawy, witaminy C oraz nabiału, a także aktywność fizyczna [19].
Czynniki genetyczne odpowiadają z kolei za ok. 60% zmienności poziomu kwasu moczowego [11]. Dna jest zaburzeniem metabolizmu puryny [11] i występuje wtedy, gdy końcowy metabolit puryny, kwas moczowy, krystalizuje się w postaci moczanu jednosodowego, wytrącając się w stawach, w ścięgnach i tkankach otaczających [18].
Kryształki te następnie wywołują miejscową reakcję o podłożu immunologicznym – stan zapalny [18], w którym jednym z kluczowych białek jest interleukina 1β [11].
Do powszechności tej choroby przyczyniła się ewolucyjna utrata u ludzi i wyższych naczelnych urykazy, która rozbija kwas moczowy [11]. Nie wiemy dokładnie, co powoduje wytrącanie się kwasu moczowego. Może się krystalizować przy normalnym poziomie, lecz bardziej prawdopodobna wydaje się jego krystalizacja na poziomie podwyższonym [18].
Do innych, ważnych czynników wywołujących ostry napad dny należą niska temperatura, gwałtowne zmiany w poziomie kwasu moczowego, kwasica [20], zgromadzenie się płynu w stawach oraz białka macierzy pozakomórkowej, takie jak proteoglikany, kolageny i siarczan chondroityny [11]. Nasilone wytrącanie się przy niskich temperaturach może częściowo tłumaczyć to, iż najbardziej narażone są stawy stóp. Do gwałtownych zmian w kwasie moczowym może dojść z różnych powodów, takich jak wstrząs, zabieg chirurgiczny, chemioterapia, działanie diuretyków czy odstawienie lub rozpoczęcie przyjmowania allopurinolu. Uważa się, że blokery kanałów wapniowych i losartan w mniejszym stopniu podwyższają ryzyko wystąpienia dny niż inne leki hipotensyjne [21].
Diagnostyka
Według literatury hiperurykemia to klasyczna właściwość dny, która występuje, gdy stężenie moczanu w osoczu przekracza 420 μmol/l (7,0 mg/dl) u mężczyzn i 360 μmol/l (6,0 mg/dl) u kobiet [22]. Niemniej jednak nie stwierdza się jej w niemal połowie przypadków, a większość osób, u których występuje podwyższone stężenie kwasu moczowego, nigdy nie choruje na dnę. Z tego powodu pomiar stężenia kwasu moczowego ma niewielkie zastosowanie w diagnozowaniu.
Etiopatogeneza zespołu bólowego dny moczanowej polega na tym, że nadmiar kwasu moczowego we krwi krystalizuje, a jego kryształki odkładają się w stawach, ścięgnach, więzadłach i kaletkach stawowych [9]. Elementy te generują zespoły bólowe stawowe, okołostawowe i pozastawowe. Do zespołów stawowych należą ostre zespoły zapalne stawów, nawrotowe oraz przewlekłe. Ostry stan zapalny stawu dotyczy najczęściej, bo w ok. 50% przypadków, procesu zapalnego stawu śródstopno-paliczkowego palucha.
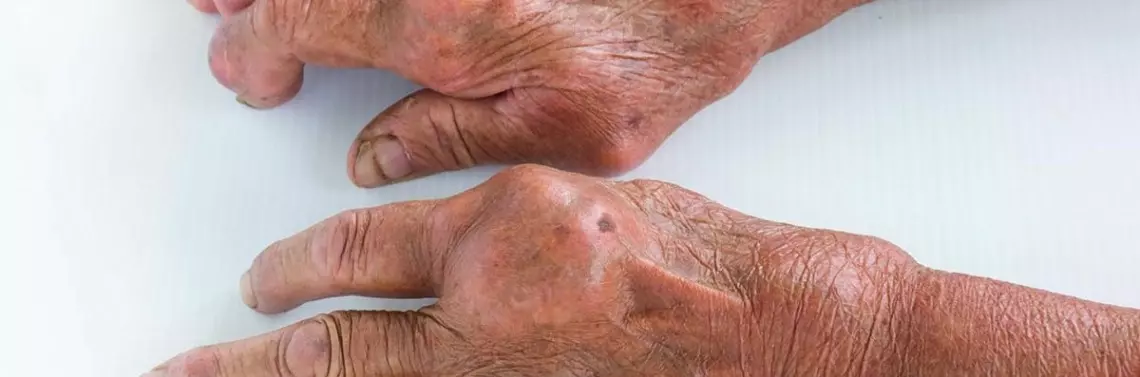
Zapalenie stawu charakteryzują zaczerwienienie, obrzęk, zwiększone ucieplenie oraz ból stawu znacznego stopnia, utrudniający chodzenie. Epizody te są nawracające, dotyczą podstawy dużego palca stopy [2]. Nieleczona, długo trwająca dna moczanowa i wytrącanie się kryształów w stawach prowadzi do wysokiego ich stężenia w płynie stawowym, odkładania się w jamie stawu i torebce stawu, powodując zniekształcenia, szczególnie stawów rąk, tzw. guzki dnawe. Zniekształcają one staw, uszkadzają chrząstkę stawową, ograniczają jego sprawność ruchową, generują przewlekłe zespoły bólowe, finalnie prowadząc do kalectwa [9].
Zespoły okołostawowe to te, w których dochodzi do odkładania się kryształów kwasu moczowego w miejscach przyczepów ścięgien, więzadeł czy torebek stawowych oraz kaletkach stawowych. Dotyczyć mogą licznych umiejscowień, dając obraz zespołu bólowego wielomiejscowego [9]. Zespoły pozastawowe występują podczas długotrwałego utrzymywania się wysokiego poziomu kwasu moczowego we krwi. Dochodzić może wówczas do nefropatii moczanowej, która z czasem upośledza pracę nerek i prowadzić może do ich niewydolności, a w krańcowej sytuacji do śmierci [9]. Kwas moczowy wydalany jest z moczem, zatem w sytuacji zalegania moczu w miedniczkach nerkowych lub picia małej ilości płynów – niskiej diurezy, predysponuje do tworzenia się kamieni nerkowych z ich następowymi konsekwencjami.
W dnie zaawansowanej dochodzi do uszkodzenia różnych narządów wewnętrznych – głównie nerek oraz kamicy nerkowej. U większości pacjentów występują również inne choroby: nadciśnienie tętnicze, cukrzyca typu 2, podwyższone stężenie cholesterolu całkowitego i trójglicerydów oraz otyłość. Powyższe objawy w konsekwencji przyczyniają do przyspieszonego rozwoju miażdżycy i wystąpienia groźnych dla życia powikłań, takich jak zawał serca i/lub udar mózgu [9].
Rozpoznanie
Dna moczanowa może pojawić się tylko u niektórych osób z hiperurykemią, wywołując stan zapalny w nieukrwionych lub słabo ukrwionych tkankach. Objawy polegają na wystąpieniu stanu zapalnego w chrząstkach, więzadłach, ścięgnach oraz w obrębie stawów obwodowych (głównie rąk i stóp). Kryształki kwasu moczowego mogą również pojawić w małżowinach usznych jako podskórne guzki dnawe. W przypadku błędnie leczonej dny moczanowej dochodzi do zaatakowania dużych stawów i narządów miąższowych, do których zaliczamy m.in. nerki, co prowadzi do ich uszkodzenia [9].
Wywiad jest tylko wtedy charakterystyczny, jeżeli chory podaje atak bólowy stawu śródstopno-palcowego palucha – stan ostry. Ponadto podaje, że bóle te występują w niedługim czasie po wypiciu piwa, czerwonego wina lub innych trunków, oraz przejadaniu się. Poza tym chory twierdzi, że objawy takie są kolejnymi w czasie – nawrotowe. Natomiast bóle wielostawowe, przewlekłe, o różnym nasileniu mogą występować również w przebiegu dny moczanowej, ale nie są patognomoniczne. W długotrwałym procesie chorobowym pacjent zgłasza dość charakterystyczne guzki dnawe, bólowe w okresie ich tworzenia się jako objaw zapalenia stawów międzypaliczkowych rąk z zaczerwienieniem, obrzękiem, bólowym ograniczeniem ruchomości.
Chory podaje również, że po ustąpieniu bólu w czasie guzki pozostają, a po każdym następnym zaostrzeniu stają się coraz większe i powodują zniekształcenia i znaczne ograniczenia ruchów w tych stawach – utrwalone. Elementy te generują upośledzenie sprawności palców i rąk znacznego stopnia. Tym samym prowadzą do kalectwa w obrębie drobnych stawów palców rąk, a następnie pozostałych stawów rąk i nadgarstków. Te utrwalające się guzki są następstwem wytrącania się kwasu moczowego, niszczenia chrząstki stawowej i wtórnie do zniekształceń stawowych. Zmiany guzkowe podobne są do guzków w zmianach zwyrodnieniowych stawów międzypaliczkowych, zwanych guzkami Heberdena, a w stawach pozostałych rąk – guzkami Boucharda [9].
Jeżeli chory zgłasza bóle wielostawowe, pytanie o kamicę nerkową i jej potwierdzenie również jest pomocnym elementem wywiadu w rozpoznaniu dny moczanowej. W zbieraniu wywiadu chorzy podawać mogą uporczywe bóle w miejscu przyczepów torebek stawowych, ścięgien lub więzadeł. Mamy wówczas do czynienia z entezopatiami na podłożu dny moczanowej.
Do najbardziej charakterystycznych lokalizacji należą: przyczep ścięgna Achillesa do guza piętowego, przyczep rozcięgna podeszwowego do kości piętowej, tzw. ostroga piętowa oraz w obrębie stawu łokciowego, tzw. łokieć tenisisty. W przypadku dnawego zapalenia przyczepu ścięgna Achillesa do guza piętowego chory zgłasza skargi bólowe znacznego stopnia podczas chodzenia, chodzi z utykaniem. Miejscowo wskazuje on na obrzęk, zwiększoną ciepłotę i tkliwość dotykową. Podawać może również promieniowanie bólu do ścięgna Achillesa, co niekiedy bywa również jego zapaleniem. Zapalenie ścięgna Achillesa na podłożu dny moczanowej prowadzi do jego zerwania w następstwie relatywnie niewielkiego urazu. Przewlekły, nawracający stan zapalny przyczepu ścięgna Achillesa powoduje rozległe skostnienie w obrębie guza piętowego, bolesne i utrudniające noszenie obuwia.
Przyczep rozcięgna podeszwowego do kości piętowej, tzw. ostroga piętowa, na podłożu dny moczanowej jest dość często spotykanym obrazem radiologicznym, zwykle współistniejącym z wadą stopy. Chory podaje zwykle wyprzedzające bóle zmęczeniowe stopy o charakterze przewlekłym, z docelowym ich umiejscowieniem na podeszwowej powierzchni pięty.
Ból taki często promieniuje wzdłuż rozcięgna podeszwowego. Chory podaje wówczas, że ból staje się uporczywy ze znacznym utrudnieniem chodzenia z obciążaniem pięty, szczególnie nasilonym rano po wstaniu z łóżka. Po rozchodzeniu się ból ten nieco się zmniejsza, ale nie ustępuje. Zespół ten nie ulega samoistnemu wyleczeniu i przechodzi w stan przewlekły, a chód z utykaniem generować może wtórne zespoły przeciążeniowe kolejnych „pięter” biomechanicznych, kończyny dolnej i kręgosłupa.
Skargi chorego na bóle wysiłkowe w obrębie stawu łokciowego są charakterystyczne dla entezopatii w obrębie stawu łokciowego, tzw. łokcia tenisisty. W wywiadzie chory podaje uporczywy ból w obrębie nadkłykcia bocznego, rzadziej przyśrodkowego kości ramiennej podczas nawet niewielkiego wysiłku. Powstaje trudność z utrzymaniem szklanki z herbatą i przy podobnych prozaicznych czynnościach. Oczywiste jest, że zespół ten ma wiele przyczyn, ale dna moczanowa powoduje, że staje się trudny do wyleczenia.
Dnawe zapalenie kaletek stawowych chory określa jak bólowe zgrubienie ze znaczną bolesnością w stanie ataku lub niewielką bolesnością w stanie przewlekłym oraz różnym stopniem wypełnienia płynem wysiękowym. Zmiany takie dotyczyć mogą kaletki przedrzepkowej, wyrostka łokciowego, a rzadziej kaletki krętarzowej. W stanie ostrym dominują objawy zapalenia, a w obrazie przewlekłym widoczne jest wypełnienie kaletki płynem, który po wytrąceniu kryształów moczanowych staje się strukturą gruboziarnistą, guzkowatą praktycznie niebolesną. Stopień wypełnienia kaletki ww. treścią nasila się w czasie, doprowadzając do martwicy skóry i przewlekłego, niegojącego się owrzodzenia.
Pośrednio dnę moczanową podejrzewamy wówczas, kiedy chory zgłasza uporczywe bóle w obrębie przedziału bocznego lub przyśrodkowego stawu kolanowego, czyli w miejscu przyczepu torebki stawowej. Przyczyną bezpośrednią takich dolegliwości jest szpotawe lub koślawe zniekształcenie kolana, ale w przypadku braku poprawy w leczeniu ortopedycznym należy uwzględnić dnę moczanową, która utrudnia leczenie ortopedyczne. Analogiczna sytuacja dotyczy przykrego zespołu bólowego w obrębie przyczepu mięśni do krętarza dużego, tzw. zespołu krętarzowego, lub przyczepów, tzw. stożka rotatorów w obrębie stawu ramiennego. Brak powodzenia leczenia ortopedycznego jest wskazaniem do wykluczenia dny moczanowej. Uwaga taka dotyczy również braku powodzenia w leczeniu innych chorób ortopedycznych z przeciążenia lub pourazowych, co jest wskazaniem do wykluczenia dny moczanowej.

Badanie przedmiotowe
Badanie przedmiotowe dotyczy oceny stanu nasilenia dolegliwości podawanych przez chorego. W odniesieniu do stawu śródstopno-paliczkowego palca I stopy (palucha) w stanie zapalenia ostrego, oglądaniem stwierdzimy znaczny obrzęk palucha i zaczerwienienie skóry znacznego stopnia. Obmacywaniem typowym jest zwiększone ucieplenie w miejscu obrzęku i zaczerwienienia oraz znaczna bolesność uciskowa i tkliwość podczas próby ruchu czynnego i biernego.
Jeżeli zmiany dotyczą stawu kolanowego, to objawy są mniej charakterystyczne, ale z elementami zapalenia odczynowego, zatem oglądaniem stwierdzimy obrzęk stawu, obmacywaniem zwiększone ucieplenie, bolesność dotykową lub uciskową zależnie od ostrości przebiegu choroby oraz stwierdzić możemy objaw „balotowania rzepki” potwierdzający obecność płynu wysiękowego w stawie. W sytuacji zwiększonej ilości płynu stawowego i nawrotów choroby dochodzi zwykle do przykurczu zgięciowego kolana. Przykurcz ten jest dość trudny do usunięcia mimo obniżenia kwasu moczowego. Staw ramienny również może być podrażniony przez proces wytrącania się kryształów kwasu moczowego.
Objawy mogą być ostre lub przewlekłe nawracające. Zwykle objawy charakteryzuje rozlany ból stawu ramiennego z ograniczeniem bólowym ruchomości. Oglądaniem nie stwierdza się zaczerwienienia skóry, natomiast może być widoczny obrzęk w przypadku wysięku. Obmacywaniem natomiast stwierdza się, że staw jest bolesny o charakterze rozlanym, jeżeli zapaleniu odczynowemu uległ cały staw, lub punktowo, jeżeli podrażnione są przyczepy mięśniowe, szczególnie stożka rotatorów. Newralgicznym dla stawu ramiennego jest relatywnie szybko powstający przykurcz przywiedzeniowy jako następstwo obronnego, bezbólowego ustawienia ramienia w przywiedzeniu. Proces ten prowadzi do tzw. barku zamrożonego, czyli znacznego przykurczu przywiedzionego, bez możliwości wykonania ruchów czynnych, a ruchy bierne są znacznie ograniczone przykurczem.
Sytuacja taka znacznie utrudnia proces leczenia, ponieważ nawet w sytuacji obniżenia farmakologicznego poziomu kwasu moczowego we krwi ból spoczynkowy ustępuje, ale przykurcz pozostaje i jest wskazaniem do rehabilitacji, a szczególnie kinezyterapii i krioterapii. Zapalenie dnawe wspomnianych umiejscowień charakteryzuje podczas badania ortopedycznego miejscowego bolesność samoistna w stanie ostrym, natomiast uciskowa w stanie przewlekłym. Objawy bólowe nie ustępują samoistnie. Często mamy odczucie wypełnienia kaletek wytrąconymi kryształami kwasu moczowego.
Badania laboratoryjne
Rozpoznanie kliniczne dny moczanowej wynika z określenia poziomu kwasu moczowego we krwi (hiperurykemia) lub potwierdzenia obecności charakterystycznych kryształków w płynie stawowym [9].
Badania obrazowe
Ultrasonografia (USG) miejsca bólowego pokaże obraz typowy dla procesu zapalnego odczynowego w miejscu bólu na podłożu dny moczanowej. Obraz ten diagnozować może również wysięk w miejscu patologii. W przypadku przewlekłego zapalenia kaletek obraz USG pokazuje wypełnienie kaletki charakterystyczną niejednorodną, jakby ryżową masą [9].
Radiogram (RTG) wykonany we wczesnym okresie dny moczanowej jest niemy, czyli pokazuje prawidłowy obraz stawu. Obraz RTG staje się bardziej charakterystyczny w procesie przewlekłym i nawrotowym, kiedy doszło do wtórnych procesów niszczących powierzchnie stawowe i nagromadzenia się wytrąconych kryształów kwasu moczowego. W obrębie stawu śródstopno-palcowego palucha widoczny jest zatarty obraz szpary stawowej oraz zacienienia okołostawowe. Nasilenie zmian jest wprost proporcjonalne do czasu trwania choroby. W późniejszym okresie dny moczanowej pojawiają się guzki Heberdena i Boucharda, dając wyraźne zacienienia radiologiczne w obrazie RTG.
Obraz radiologiczny przewlekłego zapalenia wspomnianych kaletek pokazywać może nieregularne wysycenia wytrąconego kwasu moczowego [9].
Diagnostyka różnicowa
Różnicowanie dny moczanowej dotyczy licznych chorób o zbliżonych dolegliwościach, na różnych etapach choroby i tak w okresie ataków i cech zapalenia. Są nimi: septyczne (bakteryjne) zapalenie stawów, reumatoidalne zapalenie stawów (RZS), seronegatywne zapalenie stawów.
W okresie wielostawowych dolegliwości o charakterze podostrym lub przewlekłym dnę różnicujemy z: łuszczycowym zapaleniem stawów, chorobą tarczycy, chorobami krwi, nowotworami przerzutowymi, gruźlicą stawu, a nade wszystko z chorobami ortopedycznymi przeciążeniowymi i pourazowymi zastarzałymi, które uniemożliwiają wyleczenie. W okresie guzków dnawych różnicujemy z chondromatozą, dną rzekomą (chondrokalcynoza), artropatią cukrzycową [9]. W okresie owrzodzeń kaletek różnicujemy z nowotworem skóry – rakiem podstawno-komórkowym, gruźlicą skóry [9].

Zapobieganie
Istnieje wiele leków, które można stosować w celu zapobiegania kolejnym epizodom dny. Są to m.in. inhibitory oksydazy ksantynowej (w tym allopurinolifebuksostat) oraz leki urykozuryczne (takie jak probenecyd czy sulfinpirazon) [9]. Zwykle nie wprowadza się ich wcześniej niż tydzień do dwóch od chwili ustąpienia ostrego ataku z powodu możliwości jego pogorszenia [10]. Często też przez pierwsze 3–6 miesięcy są sto-
sowane w połączeniu z NLPZ albo kolchicyną [11] i zalecane osobom, u których wystąpiły przynajmniej dwa ataki dny [10], chyba że występują destrukcyjne zmiany w stawach, guzki bądź nefropatia moczanowa [10]. Należy zwiększyć stosowanie środków obniżających stężenie moczanu do chwili, gdy spadnie ono poniżej 300–360 µmol/l (5,0–6,0 mg/dl), po czym kontynuować je na czas nieokreślony [10]. Jeśli leki te są stosowane cały czas w chwili ataku, zaleca się zaprzestanie podawania [11]. Gdy nie można sprowadzić stężenia kwasu moczowego poniżej 6,0 mg/dl i ataki nawracają, leczenie uważa się za nieskuteczne lub dany przypadek dny jest oporny na leczenie [23].
Probenecyd okazuje się ogólnie mniej skuteczny niż allopurinol [10]. Obniżenie poziomu kwasu moczowego może nastąpić w wyniku zarówno wprowadzenia zmian w stylu życia, jak i przyjmowania leków. W przypadku diety i stylu życia skuteczne jest ograniczenie spożywania takich produktów, jak mięso i owoce morza, przyjmowanie odpowiedniej ilości witaminy C, ograniczenie alkoholu i fruktozy oraz wystrzeganie się otyłości [10]. Dieta niskokaloryczna stosowana przez osoby otyłe zmniejsza poziom kwasu moczowego o 100 µmol/l (1,7 mg/dl) [24]. Przyjmowanie 1500 mg witaminy C dziennie obniża ryzyko zachorowania na dnę o 45% [9]. Ze zmniejszonym prawdopodobieństwem wystąpienia tej choroby wiąże się także picie kawy – ale nie herbaty [21]. Dna może występować wtórnie przy bezdechu sennym z powodu wydzielania puryn przez pozbawione tlenu komórki. Leczenie bezdechu może wówczas przyczynić się do zmniejszenia częstotliwości ataków [9].
Fitoterapia z podagrycznikiem pospolitym stosowana była już przez neandertalczyków celem złagodzenia bólów i zdeformowanych stawów. Ten surowiec zielarski zyskał uznanie na przełomie XIX i XX wieku w leczeniu podagry. Współczesne badania potwierdziły silne działanie przeciwzapalne. Podagrycznik przyspiesza usuwanie kwasu moczowego oraz wspomaga mechanizmy przemiany materii [9].
Czy chory ma wpływ na częstotliwość występowania napadów dny? Uważa się, że zmniejszeniu tej częstotliwości służą:
- ograniczenie spożywania alkoholu,
- ograniczenie spożywania ilości pokarmów wysokobiałkowych,
- unikanie pokarmów bogatych w puryny,
- regularny wysiłek fizyczny,
- zwiększenie ilości spożywanych płynów, aby umożliwić nerkom wypłukiwanie kwasu moczowego.
Leczenie
Celem bliższym leczenia jest złagodzenie objawów ostrych ataków, a celem dalszym wyleczenie dny moczanowej. Złagodzenie ataków jest wskazaniem do postępowania ogólnego i miejscowego.
Leki przeciwbólowe, przeciwzapalne NLPZ (niesteroidowe leki przeciwzapalne) są zwykle pierwszymi lekami stosowanymi w celu leczenia dny. Żaden konkretny lek z tej grupy nie jest bardziej skuteczny niż inne [10]. Poprawa następuje po ok. 4 godzinach, a zalecany czas leczenia wynosi od jednego tygodnia do dwóch [9]. Nie zaleca się jednak stosowania tych leków przy pewnych problemach zdrowotnych, takich jak krwawienie z przewodu pokarmowego, niewydolność nerek bądź niewydolność serca [9]. Chociaż najczęściej stosowanym NLPZ była indometacyna, lepsze mogą okazać się zamienniki, takie jak ibuprofen, ze względu na mniejsze skutki uboczne, jednak przy braku wysokiej skuteczności [9]. Osobom, u których istnieje ryzyko wystąpienia żołądkowych skutków ubocznych w wyniku przyjmowania NLPZ, można podać inhibitor pompy protonowej [9].

Kolchicyna jest lekiem skutecznym w okresie ataków, ale niestety toksycznym, zatem stosowana może być tylko do czasu ustąpienia ataku. Stanowi alternatywę dla osób nietolerujących NLPZ [10]. Ograniczeniem dla jej stosowania są skutki uboczne (głównie zaburzenia żołądkowo-jelitowe) [9]. Zaburzenia te są zależne jednak od dawki, a ryzyko ich wystąpienia można zmniejszyć stosując dawki niższe, choć wciąż skuteczne [9].
Lesinurad podaje się w dawce 200 mg na dobę lub 400 mg na dobę, z kontrolą nawodnienia chorego. Według zaleceń EULAR z 2016 r. w postaci guzkowej podawanie Lesinurad w połączeniu z Febuksostatem 80 mg na dobę jest selektywnym inhibitorem reabsorpcji moczanów. EULAR zaleca dążenie do uzyskania poziomu kwasu moczowego we krwi poniżej 6 mg/dl, a u chorych z ciężką postacią dny, z obecnością guzków dnawych, artropatią, częstymi atakami choroby – do stężeń < 5 mg/dl.
Sterydy nie są polecane [9].
Postępowanie miejscowe to szczególnie chłodzenie woreczkami z zamrożonym żelem, przykładanymi na miejsce bólu, ale koniecznie przez ubranie, by nie odmro-
zić skóry. Czas okładów to 20 minut co 2 godziny, w miarę ustępowania bólu rzadziej. Zasadnym i bardzo pomocnym jest wdrożenie postępowania ortopedycznego według wskazań, np. wkładki podologiczne komputerowe w przypadku wady stopy czy eliminacja asymetrii obciążania.
Zapobieganie nawrotom ataków dny moczanowej polegać może na stosowaniu leków obniżających poziom kwasu moczowego [25], takich jak: allopurinol, febuksostat i probenecyd. Obniżenie poziomu kwasu moczowego i jego utrwalenie może doprowadzić do wyleczenia choroby [11]. Istotne znaczenie ma jednoczesne leczenie chorób współistniejących [21]. Po ustąpieniu ostrych ataków poziom kwasu moczowego zwykle można obniżyć poprzez zmianę stylu życia, a u osób, u których występują częste ataki dny, długoterminowe zapobieganie zapewnia stosowanie allopurinolu lub probenecydu [9]. Na uwagę zasługuje fakt, że diuretyki wpływają na ataki dny, jednak hydrochlorotiazyd w niskich dawkach nie podnosi ryzyka [9].
Innymi lekami, które przypuszczalnie oddziaływają na nasilenie choroby, są: witamina B3 (niacyna) oraz aspiryna (kwas acetylosalicylowy) [18]. Leki immunosupresyjne – cyklosporynaitakrolimus – także wpływają na ryzyko wystąpienia dny, zwłaszcza takrolimus, gdy przyjmowany jest w połączeniu z hydrochlorotiazydem [9].
Rokowanie
Nieleczony ostry atak dny ustępuje zazwyczaj w przeciągu 5–7 dni. W 60% przypadków w ciągu roku następuje jednak drugi atak. Osoby cierpiące na dnę należą do grupy zwiększonego ryzyka wystąpienia nadciśnienia tętniczego, cukrzycy, zespołu metabolicznego oraz chorób układu krążenia i chorób nerek, znajdują się więc w grupie zwiększonego ryzyka zgonu [26].
Może to być częściowo spowodowane związkiem z insulinoopornością i otyłością, jednak zwiększone ryzyko wydaje się w pewnym stopniu niezależne [9]. Nieleczone ostre ataki dny mogą prowadzić do dny przewlekłej, wywołującej uszkodzenie powierzchni stawów, deformacje stawów i bolesne guzki dnawe [11]. Guzki te występują u 30% pacjentów nieleczonych przez okres pięciu lat, często na obrąbku ucha, wyrostku łokciowym lub na ścięgnie Achillesa [11]. Agresywne leczenie może spowodować ich zanik. Do częstych komplikacji należy kamica nerkowa, która dotyka od 10 do 40% osób i spowodowana jest niskim pH moczu, co przyczynia się do wydzielania kwasu moczowego [11]. Mogą wystąpić również inne formy przewlekłej niewydolności nerek [11].
Podsumowanie
Dna moczanowa jest poważną patologią organizmu ludzkiego. Wynika ona z zaburzenia przemiany materii, skutkującej zwykle zwiększonym poziomem kwasu moczowego we krwi, ale nie u wszystkich chorych. Istotą biologiczną tej choroby jest wytrącanie się kryształów kwasu moczowego. Kryształy te odkładają się w obrębie stawów, przyczepów mięśniowych, przyczepów torebkowych, w tkankach miękkich, kaletkach stawowych, małżowinach usznych. Istotą biomechaniczną choroby jest z kolei upośledzenie czynności stawów w następstwie ich stanu zapalnego. Złogi kryształów kwasu moczowego są przyczyną stanu zapalnego początkowo ostrego, a następnie przewlekłego. Przewlekły stan zapalny upośledza odżywianie chrząstki stawowej, powodując jej zniszczenie i generując zwyrodnienie stawów.
Charakterystycznym objawem dny moczanowej jest atak zapalny w obrębie palucha stopy. Ponadto kryształy kwasu moczowego odkładające się w stawach palców rąk powodują tworzenie się bolesnych guzków dnawych, prowadzących do zniekształceń i znacznego upośledzenia sprawności, często kalectwa. Kryształy te w innych tkankach skutkują ich przewlekłym zapaleniem i kruchością, predysponując do ich zerwań, np. ścięgno Achillesa. Warunkiem skuteczności leczenia dny moczanowej jest leczenie innych chorób układowych oraz ortopedycznych.
Choroba ta nieleczona lub leczona nieskutecznie prowadzi do upośledzenia pracy nerek w kierunku ich niewydolności oraz chorób naczyniowych – zawału serca i zaburzeń krążenia mózgowego.
Piśmiennictwo
- Agudelo C.A., Wise C.M., Gout: diagnosis, pathogenesis, and clinical manifestations. „Curr Opin Rheumatol”. 13 (3), s. 234–9, Maj 2001.DOI:10. 097/00002281-200105000-00015.PMID:11333355.
- Eggebeen A.T., Gout: an update. „Am Fam Physician”. 76 (6), s. 801–8, wrzesień 2007.PMID:17910294.
- Rothschild B.M., Tanke D., Carpenter K., Tyrannosaurs suffered from gout. „Nature”. 387 (6631), s. 357, 1997.DOI:10. 038/387357a0.PMID:9163417.
- Richette P., Bardin T., Gout. „Lancet”. 375 (9711), s. 318–28, styczeń 2010.DOI:10. 016/S0140-6736(09)60883-7.PMID:19692116.
- Pillinger M.H., Rosenthal P., Abeles A.M., Hyperuricemia and gout: new insights into pathogenesis and treatment. „Bulletin of the NYU Hospital for Joint Diseases”. 65 (3), s. 215–221, 2007.PMID:17922673.
- http://classics. it. du/Hippocrates/aphorisms. . i. tml
- Storey G.D., Alfred Baring Garrod (1819–1907). „Rheumatology (Oxford, England)”. 40 (10), s. 1189–90, październik 2001.DOI:10. 093/rheumatology/40. 0. 189.PMID:11600751.
- http://www. bc. o. k/dna/h2g2/A11102491.
- Wikipedia Schlesinger N. Diagnosing and treating gout: a review to aid primary care physicians. „Postgrad Med”. 122 (2), s. 157–61, Marzec 2010. DOI: 10.3810/pgm.2010.03.2133. PMID: 20203467.
- Chen L.X., Schumacher HRG out: an evidence-based review. „J Clin Rheumatol”. 14 (5 Suppl), s. S55–62, październik 2008.
- 11. Richette P, Bardin T. out. „Lancet”. 375 (9711), s. 318–28, styczeń 2010.DOI:10. 016/S0140-6736(09)60883-7.PMID:19692116.
- Terkeltaub R., Update on gout: new therapeutic strategies and options. „Nat Rev Rheumatol”. 6 (1), s. 30–8, styczeń 2010.
- Weaver A.L, Epidemiology of gout. „Cleve Clin J Med”. 75 Suplement 5, s. S9–12, lipiec 2008.PMID:18819329.
- Winzenberg T., Buchbinder R., Cochrane Musculoskeletal Group review: acute gout. Steroids or NSAIDs? Let this overview from the Cochrane Group help you decide what’s best for your patient. „J Fam Pract”. 58 (7), s. E1–4, lipiec 2009.
- Rheumatology Therapeutics Medical Center: What Are the Risk Factors for Gout?. [dostęp 2007-01-26].
- Roberts-Thomson R.A., Roberts-Thomson PJ.Rheumatic disease and the Australian aborigine. „Ann. Rheum. Dis.” 58 (5), s. 266–70, Maj 1999.
- Fam A.G., What is new about crystals other than monosodium urate?. „Curr Opin Rheumatol”. 12 (3), s. 228–34, Maj 2000.
- Terkeltaub R., Update on gout: new therapeutic strategies and options. „Nat Rev Rheumatol”. 6 (1), s. 30–8, styczeń 2010.
- Williams P.T., Effects of diet, physical activity and performance, and body weight on incident gout in ostensibly healthy, vigorously active men. „Am. J. Clin. Nutr. . 87 (5), s. 1480–7, maj 2008.PMID:184692.
- Virsaladze D.K., Tetradze L.O., Dzhavashvili L.V., Esaliia N.G., Tananashvili D.E., Levels of uric acid in serum in patients with metabolic syndrome. „Georgian Med News”, s. 35–7, Maj 2007.PMID:17595458.
- Choi H.K., Soriano L.C., Zhang Y, Rodríguez L.A., Antihypertensive drugs and risk of incident gout among patients with hypertension: population based case-control study. „BMJ”. 344, s. d8190, 2012.DOI:10. 136/bmjd 8190.PMID:22240117.PMCID:PMC3257215.
- Sachs L, Batra K.L., Zimmermann B., Medical implications of hyperuricemia. „Med Health R I”. 92 [11], s. 353–55, Listopad 2009.PMID:19999892.
- Ali S., Lally E.V., Treatment failure gout. „Medicine and health, Rhode Island”. 92 (11), s. 369-71, listopad 2009.PMID:19999896.
- Laubscher T., Dumont Z., Regier L., Jensen B, Taking the stress out of managing gout. „Can Fam Physician”. 55 (12), s. 1209–12, Grudzień 2009.PMID:20008601.PMCID:PMC2793228.
- Zhang W., Doherty M., Bardin T. i wsp., EULAR evidence based recommendations for gout. Part II: Management. Report of a task force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). „Ann. Rheum. Dis. . 65 [10), s. 1312–24, Październik 2006.
- Kim S.Y., De Vera M.A., Choi H.K., Gout and mortality. „Clin. Exp. Rheumatol. . 26 (5 Suppl 51), s. S115–9, 2008.PMID:19026153.